
就像人不能离开水和空气一样,我们也不能不睡觉。
随着年龄的增长,小编发现自己越来越离不开睡眠了。
曾经那个过年时通宵守岁,第二天还神采飞扬去拜年的少年;如今变得稍微睡不好,第二天就会精神萎靡,注意力涣散,整个人看上去像是霜打了的茄子一样,没精打采。

(还会一直打呵欠。动图来源于网络)
既然偶尔的睡眠问题,都能对我们的身体造成如此大的损害,那么长期失眠危害自然就更大了。
而睡眠剥夺也被认为是审讯犯人时,最有效的方法之一。
剥夺了睡眠之后,被审讯者往往会出现幻觉,以及神志不清的状况,整个人的心理防线也很容易就会被攻破。

(一个叫做兰迪的学生曾经对自己进行过睡眠剥夺实验的照片。图片来源于网络)
我们常见的失眠问题,往往也就是因为失眠者的“自我审讯”。
虽然我们并没有被外界剥夺睡眠的条件,但是那些困扰着我们的心理问题,往往就会挑在这夜深人静的时候,从白天被压抑的状态中跳出来,干扰我们的休息。
有睡眠专家就指出:在失眠人群中,有80%左右的失眠与心理精神因素有关。
我们为什么会失眠?
在进入正文之前,我们先来定义一下心理学上所说的睡眠障碍。
这里的睡眠障碍,全称为非器质性睡眠障碍。指的是不因为躯体疾病造成的睡眠问题。
通常表现为入睡困难,睡眠维持困难,早醒,睡惊,嗜睡等等。

(电影《失眠症》截图)
在临床上,关于失眠的诊断标准有以下四条:
1:主诉入睡困难,或难以维持睡眠,或睡眠质量差;
2:每周至少发生3次,并且持续1月以上;
3:日夜专注于失眠,过分担心失眠的后果;
4:睡眠质或量不满意引起明显苦恼,或影响社会及职业功能。
在实际的诊断当中,由于以上几条标准存在一定的模糊地带,医生一般以患者的主观自述为依据,凡是表现出对睡眠的质和量不满意的,都统一称为失眠。
也有一些专家指出:失眠可分为急性失眠和慢性失眠。如果患者失眠的症状持续三个月以上,并且每周发生失眠的次数不少于3次,并伴有相应的心理生理影响,就可以诊断为慢性失眠了。
对于偶尔睡不着的情况,在每个人生命中都会多少发生几次,只要不是长期地影响到睡眠和生活质量,那就不应该给自己贴上失眠症的标签,这样反而会造成一定的心理压力,甚至会诱发后续的失眠。

(电影《机械师》截图)
在睡眠研究领域,失眠问题被认为需要三种因素共同合作才能形成,它们分别被称作易感因素、诱发因素和维持因素。
易感因素可以是我们内在的遗传特征或性格特点,比如忧虑心重、做事情太认真等;也可以是外部的工作压力,突然改变的睡眠环境等等。
这些因素决定某些人群比其他人更易成为失眠患者。
诱发因素往往被认为是导致失眠的主因,其中最常见的就是心理因素,例如抑郁、焦虑、吵架、受委屈、心理压抑等等;此外工作倒班、生活不规律、过于依赖咖啡茶水等提神饮品等生物环境因素,也会诱发失眠问题。

(电影《超市夜未眠》主人公急性失眠的诱发因素是失恋。图片来源于网络)
当易感因素与诱发因素齐全的时候,人就会发生急性失眠,也就是人们常说的“睡不着”的情况。
假如引起失眠的诱发因素一直存在,那么这种急性失眠,很有可能慢慢发展成为慢性失眠。
这些诱因连同某些不科学的“挽救睡眠”方法,例如白天补觉、提早上床、醒后赖床等等,就成了慢性失眠的维持因素。
失眠与心理因素是“难兄难弟”
事实上,很多心理和精神疾病的症状之一就是失眠。
临床上,90%的抑郁症患者的首发临床症状就是睡眠障碍。而精神分裂、躁狂、强迫症、焦虑症等心理疾病,也都有可能出现不同程度的睡眠障碍。
另一方面,睡不好也会反过来诱发或加重心理疾病,形成恶性循环。长期失眠会让大脑严重缺乏休息,神经细胞得不到有效修复和更新,长此以往会给大脑造成器质性的损伤,乃至诱发各种大脑功能和结构的病变。

(但有人会死于精神类疾病。电影《机械师》截图)
研究者发现,大约有75%的抑郁症患者有失眠的症状,既往人们将睡眠障碍作为抑郁症的一种诊断条目,但是越来越多的证据表明,睡眠不足会诱发或加剧抑郁症。睡眠障碍可能会增加自杀行为的风险。
因此,睡眠问题不再是抑郁的一种症状,而是一种可预测的前驱症状。也有研究表明,睡眠不足会加剧高危人群的焦虑情绪[5],并且慢性失眠可能是焦虑情绪的诱发因素[6]。
睡眠问题可能会增加焦虑,产生预期焦虑[7],即在就寝前担心无法入睡,灾难化失眠的后果,或者是与睡眠不相关的想法和情绪,增加患者的焦虑和压力,进一步加深睡眠的困扰,导致失眠与焦虑的恶性循环。
也许很多人的抑郁和焦虑症状,尚不足以被确诊为抑郁症和焦虑症。
但是一旦我们进入“抑郁—>失眠—>加重抑郁”的恶性循环,后果将会很严重。
在抑郁和焦虑等因素外,很多常见的心理因素也会影响到睡眠的质量。如果失眠是由暂时性的心理、精神压力过大造成的,那么排除压力,解决心理上的失眠负担,才是正道。
例如常见的“怕失眠心理”,反而引起入睡焦虑,给入睡造成心理负担;“自责心理”让我们在睡前徘徊在想象与兴奋之中,难以成眠;“期待心理”让我们对未来事件,保持神经上的兴奋,导致入睡困难。

(越想睡越睡不着的读者举个手,我看看有多少。电影《超市夜未眠》截图)
要知道,人的大脑皮层的高级神经活动有兴奋与抑制两个过程。
白天时脑细胞处于兴奋状态,当需要休整时,大脑便进入抑制状态而睡眠。而上述几种心理因素,则是打乱了正常的睡眠节律,使得脑细胞在不该兴奋的时候兴奋。
拿什么拯救你,
渴睡的心?
小时候,我们被教导睡不着的时候可以“数羊”。伴随着脑海里出现的一只只羊羔,我们的大脑也逐渐从兴奋归于平静,然后安然入睡。
长大后,数羊的方法好像不怎么好使了。许多人转而求助安眠药,利用药物带来的神经抑制效果,达到助眠的目的。
事实上,安眠药的助眠效果往往“治标不治本”。
而且,使用不当会引起依赖,甚至在心里形成“吃安眠药=睡眠”的等式。刚出现入睡困难的症状,他们就开始严重焦虑,在这种情绪下认为吃药才能入睡。因此,安眠药对于失眠症患者来说是一把双刃剑,是失眠问题的“诱发因素”+“维持因素”。
而用药也是非常危险的,比如《以家人之名》中的凌霄得了抑郁症,但由于病耻感而将安定放入维生素瓶子里,导致家人出车祸。

(电视剧《以家人之名》截图)
要想彻底根治失眠,还是要找准失眠背后的成因,然后采用相应的方法。
既然失眠和心理问题是一对难兄难弟,那么针对失眠问题的治疗,也应该双管齐下。
因此在临床上,一般采用心理治疗与药物治疗相辅相成的办法,帮助患者形成正确的睡眠认知和习惯。
比如2016年,美国医师协会就把认知行为疗法,列入内科学年鉴作为针对慢性失眠的首选治疗。
这种疗法的重点就在于睡眠行为的调整,具体可分为刺激控制疗法和睡眠限制疗法。
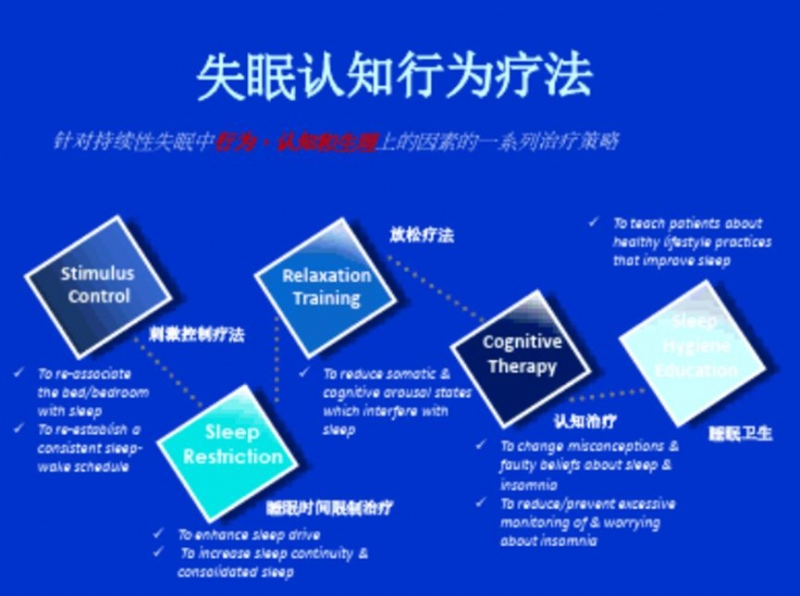
(行为认知疗法原理)
刺激控制疗法,指的是将床、卧室、睡眠时间的联系,一般要求患者遵循困了才能上床、清醒时间不要在卧室活动,醒来后离开卧室等等一些可操作的指导。
睡眠限制疗法,是一种通过减少在床时间,以及平均总睡眠时间来提高睡眠质量、培养睡眠能力的方法,提升睡眠质量。
此外,针对失眠背后的心理因素,还可以采用心理干预的方式进行疏导,消除失眠者入睡时的心理障碍,相应的疗法有精神分析疗法、森田疗法等等。
例如精神分析理论就认为,失眠、紧张、焦虑和恐惧就是失眠者表现出来的心理冲突形式,是对外界的防御机制。
因此治疗师要帮助挖掘失眠者内心冲突与症结,促进其人格整体成长,随后相应的失眠症状就会得到缓解。

(许多人都会渴望慢节奏的生活,这可能也是《向往的生活》。)
而要找到失眠诱因,挖掘内心冲突,没有人是比失眠者自己更称职的。
在入睡前,与其做自我的“审讯者”,不如做个“疏导者”,尽早摆脱心理上的困扰,找到失眠背后的心理因素,并加以正确的疏解和引导,才是改善睡眠最可行的方法。
当我们自己对失眠问题无能为力时,这时候就需要专业人士的介入,让他们凭借先进的理疗理念与技术,帮我们一道摆脱那些干扰睡眠的心结或习惯,从而战胜睡眠障碍。
在北京昭德医院,就有这样一群医生在关心着我们的睡眠健康。

(北京昭德医院实景拍摄)
北京昭德医院睡眠医学中心是在美国哈佛大学附属麦可林指导下,秉承国际医院管理标准建立的以患者为中心、充分满足患者医疗和服务需求、以专业治疗睡眠障碍及相关精神疾病为特色的医学中心(以下简称为中心)。

(北京昭德医院实景拍摄)
中心拥有独立的门诊治疗区域和VIP睡眠病房,以及国际和国内顶级的医疗团队和专家顾问团队,针对各种睡眠障碍及相关疾病,依靠精神医学、心理学、中医学、运动医学紧密结合的医疗团队,为患者提供高度个体化的定制医疗服务,服务内容包括国际睡眠障碍治疗指南一线推荐的心理治疗(CBTi)、中西医结合的药物治疗、传统与现代相结合的运动疗法、睡眠档案管理与院后跟踪随访服务等,使患者回归正常睡眠,享受快乐人生。
参考资料:
[1] Nutt, D., Wilson, S., & Paterson, L. (2008). Sleep disorders as core symptoms of depression. Dialogues in clinical neuroscience, 10(3), 329–336.
[2] Bernert, R. A., Kim, J. S., Iwata, N. G., & Perlis, M. L. (2015). Sleep disturbances as an evidence-based suicide risk factor. Current psychiatry reports, 17(3), 554.
[3] Fang H, Tu S, Sheng J, Shao A. Depression in sleep disturbance: A review on a bidirectional relationship, mechanisms and treatment. J Cell Mol Med. 2019 Apr;23(4):2324-2332. doi: 10.1111/jcmm.14170. Epub 2019 Feb 7. PMID: 30734486; PMCID: PMC6433686.
[4] Goldstein, A. N., Greer, S. M., Saletin, J. M., Harvey, A. G., Nitschke, J. B., & Walker, M. P. (2013). Tired and apprehensive: anxiety amplifies the impact of sleep loss on aversive brain anticipation. The Journal of neuroscience : the official journal of the Society for Neuroscience, 33(26), 10607–10615.
[5] Neckelmann, D., Mykletun, A., & Dahl, A. A. (2007). Chronic insomnia as a risk factor for developing anxiety and depression. Sleep, 30(7), 873–880.
[6] Grupe, D. W., & Nitschke, J. B. (2013). Uncertainty and anticipation in anxiety: an integrated neurobiological and psychological perspective. Nature reviews. Neuroscience, 14(7), 488–501.
[7].中国睡眠研究会. 2021. 2021年运动与睡眠白皮书.
[8].顾秀玲. 2013. 中国临床医生. 失眠的心理治疗.
[9].尼克·利特尔黑尔斯 . 王敏译. 睡眠革命. 北京联合出版公司. 2017







